Gestione odontoiatrica del paziente con patologie cardiovascolari
Gli interventi odontoiatrici, siano essi di routine come una semplice ablazione o un’estrazione dentale, o viceversa, più complessi come una grande riabilitazione implantare o un intervento di rigenerazione ossea o parodontale, possono essere controindicati in quei pazienti affetti da particolari patologie cardiovascolari, per il possibile sviluppo di complicanze anche gravi.
patologie cardiovascolariLe complicanze più comuni sono rappresentate dalle infezioni e in particolare dalle endocarditi batteriche, dagli stati ipertensivi e dalle emorragie. Tuttavia queste complicanze possono essere efficacemente evitate adottando precisi protocolli profilattici e con una adeguata gestione intra e post operatoria.
La conoscenza dei sistemi di prevenzione è importante sia per il clinico ma anche per i pazienti, i quali, spesso, per il timore di incorrere in gravi complicanze rinunciano all’intervento odontoiatrico anche qualora questo si rendesse urgente e necessario per la cura e il benessere sistemico e del cavo orale.
In letteratura sono riportate precise e affidabilissime linee guida relative alla gestione dei pazienti affetti da patologie cardiovascolari e che riguardano in particolare:
- La prevenzione dell’endocardite batterica
- L’utilizzo della terapia antibiotica
- Il controllo del rischio emorragico
- L’anestesia locale
Per endocardite batterica si intende l’infezione dell’endocardio sostenuta da Streptococchi e Stafilococchi, batteri normalmente presenti nella cute e inevitabilmente nel cavo orale. Qualsiasi procedura chirurgica, a ragion di logica, potrebbe portare a una contaminazione dei visceri e, dunque, anche del cuore; tuttavia questa evenienza, nei pazienti sani, non accade o comunque il rischio non è statisticamente rilevante.
Di norma, quindi, non è prevista alcuna profilassi antibiotica per la prevenzione dell’endocardite batterica. Anzi un uso improprio e sconsiderato di antibiotici può portare alla comparsa di specie batteriche resistenti con seri rischi per la salute.
Il rischio di endocardite batterica esiste, invece, per specifiche sottopopolazioni di pazienti. Per questi la profilassi antibiotica e fortemente raccomandata. Le ultime linee guida in materia, stilate dall’American Hearth Association e dall’American College of Cardiology, indicano che la profilassi va somministrata a soggetti:
- Con precedenti episodi di endocardite
- Con protesi valvolare
- Sottoposti a trapianto cardiaco e con valvulopatia
- Con malattia cardiaca congenita non trattata
La profilassi consiste nella somministrazione di antibiotici 2 ore prima dell’intervento e di somministrazioni successive solo nel caso i tempi dell’intervento superino di 2-3 volte l’emivita dell’antibiotico.
La contaminazione batterica dei tessuti profondi per via orale, nei pazienti a rischio, può verificarsi non soltanto durante le manovre invasive, ma anche durante le normali manovre di igiene orali, come lo spazzolamento dei denti o il passaggio del filo interdentale. Queste manovre possono infatti determinare una pervietà anche piccola con il torrente circolatorio e quindi un portale d’ingresso per i batteri.
La soluzione ovviamente non è rinunciare all’igiene orale, anche profonda e accurata, tutt’altro. Abbattere quanto più possibile la carica batterica del cavo orale e avere sempre un’ottima igiene orale è la miglior profilassi possibile.
Inoltre, prima di qualsiasi intervento odontoiatrico, sia esso un’ablazione del tartaro o un sondaggio parodontale, un ulteriore strumento profilattico è l’utilizzo di clorexidina al 0.12 o 0.2%.
Altra annosa questione è la gestione anestesiologica del paziente iperteso. Utilizzare o meno anestetico con vasocostrittore, ossia con adrenalina? Premesso che una buona anestesia loco regionale non dovrebbe coinvolgere i grossi vasi, e, quindi, non dovrebbe determinare alcuno scompenso ipertensivo, è comunque possibile che una piccola quantità di anestetico entri nel torrente circolatorio determinando una spiacevole vasocostrizione sistemica. Per ovviare al problema si potrebbe scegliere di somministrare un anestetico senza vasocostrittore, tuttavia l’adrenalina aumenta la durata, la profondità dell’anestesia e riduce il sanguinamento, migliorando la visibilità del campo operatorio. Un’anestesia poco efficace causa dolore e stress al paziente con il conseguente rilascio di catecolamine endogene che causano rialzi pressori ben più elevati e pericolosi rispetto a quelli potenzialmente causati dall’anestetico che accidentalmente può entrare in circolo. Una buona prassi può essere, invece, quella di somministrare un anestetico con una percentuale inferiore di vasocostrittore.
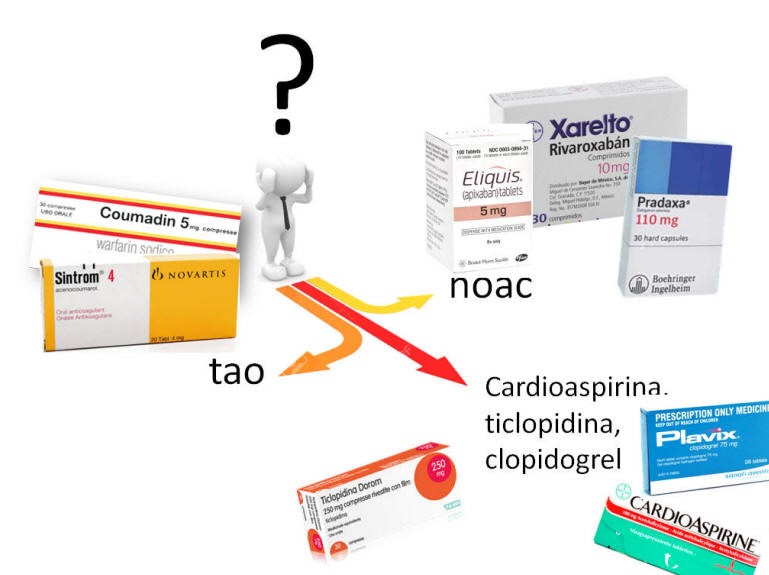
Ulteriore categoria di pazienti in cui l’intervento odontoiatrico deve essere puntualmente programmato è quella di chi assume terapie antiaggreganti e anticoagulanti. Mentre per gli interventi di chirurgia maggiore è previsto un percorso di modificazione terapeutica al fine di ottenere valori di INR idonei per assicurare il più bassi rischio tromboembolico o, viceversa, emorragico, nelle procedure odontoiatriche le linee guida suggeriscono di non sospendere la terapia anticoagulante orale (TAO) se il valore di INR, registrato il giorno stesso o il giorno prima, è tra 2 e 3, o salvo diverse disposizioni dell’ematologo o del medico di medicina generale. Queste indicazioni valgono sia per gli anticoagulanti tradizionali, come warfarin e cumadin, sia per i nuovi anticoagulanti orali quali rivaroxaban, apixaban e dabigatran. Per quanto riguarda la terapia antiaggregante (la classica cardioaspirina), anche in questo caso l’indicazione è di non sospenderla ma, semmai, di assumere la dose giornaliera qualche ora dopo l’intervento.
L’odontoiatra, d’altro canto, avrà la premura di adottare tutte le misure e i presidi di emostasi locale.
In definitiva, il paziente con patologie cardio circolatorie non ha motivo di temere le conseguenze e le complicazioni di qualsiasi intervento odontoiatrico in quanto esistono protocolli collaudati che assicurano un trattamento in piena sicurezza e di successo.